В Республике Беларусь более половины от общего числа летальных исходов случаются по причине болезней системы кровообращения.
На долю ишемической болезни сердца (ИБС) приходится приблизительно 2/3 смертей от общего числа летальных исходов по причине сердечно-сосудистых заболеваний.
| В том случае, когда планируется хирургическое или интервенционное вмешательство у больного, страдающего ИБС, необходимо проведение специального инвазивного исследования, называемого коронарографией. |
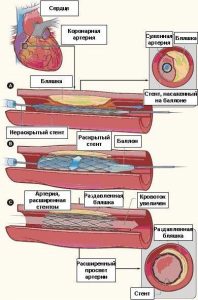
| Рис. 3. Нерасправленный баллонный катетер позиционирован в зоне сужения коронарной артерии (а), раздутие баллона, приводящее к фрагментации бляшки (б), полное восстановление проходимости коронарной артерии (с |
Рис. 4. Насаженный на баллоне стент позиционирован в зоне сужения коронарной артерии (а), раздутие баллона с имплантацией стента (б), полное восстановление проходимости коронарной артерии (с) |
 |
 |
Данная процедура нужна для того, чтобы точно оценить характер поражения коронарных артерий, что позволит выбрать наиболее оптимальную тактику дальнейшего лечения – выполнение малоинвазивных вмешательств, таких как чрескожная баллонная ангиопластика/стентирование коронарных артерий или же «большой» операции – аортокоронарного шунтирования.
Процедура коронарографии выполняется под местной анестезией, после которой проводится пункция крупной магистральной артерии на ноге или руке. Затем в пунктированную артерию устанавливается специальная трубка – интрадьюсер, через которую в аорту, а затем в устье коронарных артерий проводятся специальные катетеры. Через данные катетеры в артерии сердца вводят рентгеноконтрастное вещество, которое током крови разносится по коронарным сосудам, и делает их видимыми для ангиографа, который показывает весь результат на экране монитора. Поэтому, где, как и насколько поражены сосуды сердца, видно очень хорошо.
| Во время процедуры пациент не чувствует болевых ощущений, находится в сознании и может наблюдать за картиной его собственных коронарных артерий, выводимых на монитор ангиографического аппарата. |
Бояться коронарографии не стоит. В редких случаях возможны осложнения (нарушение ритма сердца, аллергия, тромбоз и т.д.), но они всегда поддаются экстренной помощи.
Ангиопластика и стентирование коронарных артерий . Данная процедура является безболезненной и проводится под местной анестезией. Она начинается с проведения под рентгеновским контролем и установке в устье коронарной артерии направляющего катетера. После того, как он установлен, по нему в сосуд проводится тонкий проводник диаметром около 0,35 мм, таким образом, что его кончик находится за зоной сужения. Затем в сосуд по проводнику вводится баллонный катетер, который позиционируется в зоне сужения сосуда. После этого врач раздувает баллон в течение 20-30 сек, и просвет сосуда расширяется, после чего баллонный катетер сдувается и извлекается из просвета сосуда (рис. 3).
Для предупреждения развития повторного сужения леченного сосуда (рестеноза) врач практически всегда после удаления баллонного катетера устанавливает в расширенное место сосуда стент – проволочную конструкцию, служащую каркасом для данного участка артерии. После того, как врач выполнит позиционирование стента, производится раздутие баллона, на котором насажен стент, в процессе которого стент расширяется и плотно прижимается к сосудистой стенке (рис. 4). Затем врач сдувает баллон и удаляет его из сосуда, а раскрывшийся стент остается в просвете сосуда пожизненно.
Заканчивается процедура удалением проводника, катетера и интрадьюсера из сосудистого русла. В среднем длительность процедуры занимает от 45 минут до 3 часов.
Однако даже стентирование не дает стопроцентной гарантии исключения рестеноза, так как со временем стент обрастает соединительной тканью и вновь происходить сужение просвета артерии. Поэтому в случаях высокого риска развития рестеноза, имплантируются стенты с лекарственным покрытием, выделяющие антипролиферативные препараты, подавляющие рост соединительнотканных компонентов.
После процедуры ангиопластики/стентирования коронарных артерий пациент должен постоянно принимать антитромбоцитарные препараты (способствующих разжижению крови): аспирин – постоянно и клопидогрель в течение 1-12 месяцев, статины (препараты, снижающие уровень холестерина), медикаментозную терапию, предназначенную для лечения ИБС и, при необходимости, лекарства, снижающие артериальное давление. В случае имплантации стентов с покрытием, выделяющими антипролиферативные препараты, длительность приема клопидогреля увеличивается до 12-24 месяцев.
Регулярный и правильный прием медикаментозной терапии под контролем врача – залог успеха на будущее.
